خونریزی مغزی یکی از خطرناک ترین انواع آسیب های مغزی است که میتواند به صورت ناگهانی و بدون هشدار قبلی رخ دهد. این عارضه زمانی اتفاق میافتد که یکی از رگ های خونی در مغز پاره شده و خون به داخل بافت مغز یا اطراف آن نشت میکند. خونریزی مغزی ممکن است به دلایلی مانند فشار خون بالا، ضربه به سر، آنوریسم مغزی، یا ناهنجاریهای عروقی رخ دهد. در این مقاله به بررسی جامع علائم،علت و روش های درمان خونریزی مغزی خواهیم پرداخت.
خونریزی مغزی چیست؟
خونریزی مغزی به نشت خون در داخل یا اطراف بافت مغز به دلیل پارگی عروق خونی گفته میشود. این وضعیت میتواند باعث آسیب جدی به بافت مغزی، اختلال در عملکردهای حیاتی و در موارد شدید، منجر به مرگ شود این عارضه یک بیماری مغز و اعصاب است که در هر سنی میتواند اتفاق بیفتد.
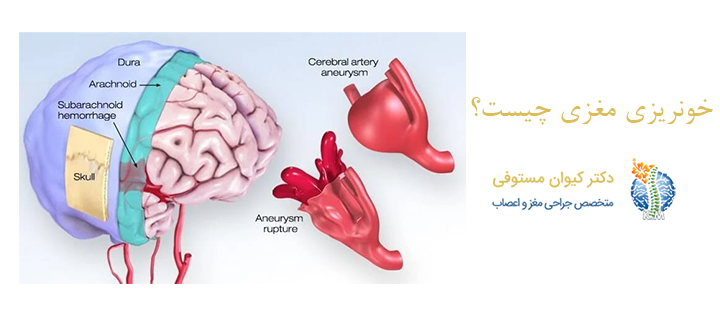
انواع خونریزی مغزی
خونریزی مغزی به انواع مختلفی تقسیم میشود که بر اساس محل تجمع خون در داخل جمجمه طبقه بندی میشوند. هر یک از این انواع دارای ویژگیها و علل خاص خود هستند که در ادامه به بیان آن ها میپردازیم:
- خونریزی اپیدورال (Epidural Hemorrhage): این نوع خونریزی بین جمجمه و سختشامه (دورا ماتر) رخ میدهد و معمولا ناشی از ضربه مستقیم به سر است که باعث پارگی شریان مننژیال میشود.
- خونریزی سابدورال (Subdural Hemorrhage): در این حالت، خون بین سخت شامه و غشای عنکبوتیه تجمع مییابد. این نوع خونریزی اغلب به دلیل آسیب های تروماتیک سر و پارگی وریدهای پل زننده ایجاد میشود.
- خونریزی سابآراکنوئید (Subarachnoid Hemorrhage): این خونریزی در فضای بین غشای عنکبوتیه و نرمشامه رخ میدهد و به دلیل پارگی آنوریسمهای شریانی یا ضربه به سر ایجاد میشود.
- خونریزی داخل مغزی (Intracerebral Hemorrhage): در این نوع، خون مستقیما در بافت مغز نشت میکند. علل شایع آن شامل فشار خون بالا، تروما، آنوریسم یا ناهنجاریهای عروقی است.
خونریزی مغزی چه علائمی دارد؟
خونریزی مغزی زمانی رخ میدهد که خون به صورت ناگهانی در داخل بافت مغز یا اطراف آن نشت کند. علائم این وضعیت بسته به محل و شدت خونریزی میتواند متغیر باشد، اما برخی از نشانههای شایع عبارتاند از:
- سردرد شدید و ناگهانی ممکن است به طور ناگهانی و با شدت بالا ظاهر شود.
- احساس ضعف یا بی حسی در صورت، بازو یا پا، به ویژه در یک طرف بدن، میتواند نشانه ای از خونریزی مغزی باشد.
- مشکلاتی مانند گفتار نامفهوم یا دشواری در درک صحبتهای دیگران ممکن است بر اثر این بیماری بروز کند.
- اختلالات بینایی مانند تاری دید یا دوبینی میتواند از علائم خونریزی مغزی باشد.
- سفتی گردن و حساسیت به نور ممکن است در برخی موارد مشاهده شود.
- بروز تشنج بدون سابقه قبلی میتواند نشانه ای از خونریزی در مغز باشد.
- ممکن است حالت تهوع و استفراغ همراه با سایر نشانه ها به عنوان علائم خونریزی مغزی ظاهر شوند.
علت خونریزی مغزی چیست؟
خونریزی مغزی زمانی اتفاق میافتد که یکی از رگهای خونی داخل مغز پاره شده و منجر به نشت خون در بافتهای اطراف میشود. این پدیده میتواند دلایل گوناگونی داشته باشد که مهم ترین آنها فشار خون بالا یا همان هیپرتانسیون است؛ فشار بالای مزمن باعث تضعیف دیواره عروق مغزی شده و خطر پارگی آنها را افزایش میدهد. ضربه های مستقیم به سر، مانند تصادفات رانندگی یا زمین خوردن نیز از دیگر عوامل شایع خونریزی هستند که بیشتر در موارد آسیب دیدگی های تروماتیک مشاهده میشود. یکی دیگر از علل مهم، آنوریسم مغزی است؛ یعنی برآمدگی غیرطبیعی در دیواره رگهای خونی که ممکن است بهطور ناگهانی پاره شود.
از دیگر عوامل، ناهنجاریهای عروقی مادرزادی مانند AVM یا ارتباطات غیر طبیعی بین شریان و ورید هستند که میتوانند در صورت پارگی باعث خونریزی شدید شوند. آمیلوئید آنژیوپاتی مغزی که معمولا در افراد مسن دیده میشود، در نتیجه رسوب پروتئینهای آمیلوئید در دیواره عروق ایجاد شده و آنها را شکننده میکند. مصرف داروهای ضد انعقاد و رقیقکننده خون (مانند وارفارین) نیز در صورتیکه به درستی کنترل نشوند، خطر خونریزی را بالا میبرند. همچنین برخی تومورهای مغزی و مصرف مواد محرک مانند کوکائین میتوانند باعث افزایش ناگهانی فشار خون یا آسیب مستقیم به دیواره رگ ها شوند. شناخت این عوامل و کنترل آنها نقش مهمی در پیشگیری از بروز این عارضه خطرناک دارد.
آیا فرد بعد از خونریزی مغزی زنده میماند؟
خونریزی مغزی یک وضعیت پزشکی جدی است که میزان بقای بیماران پس از آن به عوامل متعددی بستگی دارد. مطالعات نشان میدهند که نرخ مرگ و میر در ۳۰ روز نخست پس از خونریزی مغزی بین ۳۴٪ تا ۵۰٪ است و نیمی از این موارد در دو روز اول رخ میدهد. عواملی مانند سن بیمار، محل و حجم خونریزی، سرعت دریافت مراقبتهای پزشکی و وجود بیماریهای زمینهای میتوانند بر پیش آگهی تاثیرگذار باشند. در مواردی که خونریزی شدید نباشد و درمان به موقع انجام شود، امکان بهبود و بازگشت به زندگی عادی وجود دارد. با این حال، برخی بیماران ممکن است دچار ناتوانیهای جسمی یا ذهنی شوند که نیازمند مراقبت های طولانی مدت است.
خونریزی مغزی چگونه تشخیص داده میشود؟
در صورت بروز هرگونه علائم مشکوک به سکته مغزی، تشخیص سریع و دقیق توسط بهترین جراح مغز و اعصاب اهمیت حیاتی دارد. آزمایشهای تصویربرداری مانند سیتیاسکن (CT Scan) و امآرآی (MRI) نقش بسیار مهمی در تشخیص خونریزی مغزی ایفا میکنند. این روشها نه تنها محل دقیق خونریزی را مشخص میکنند، بلکه شدت، نوع و ناحیه درگیر در مغز را نیز به وضوح نشان میدهند. علائمی مانند اختلال در تکلم، بی حسی اندام ها، ضعف ناگهانی یا تغییر در سطح هوشیاری از نشانه های آسیب مغزی هستند که باید با دقت بررسی شوند.
آزمایش های رادیولوژی میتوانند تفاوت بین خونریزی در نواحی داخلی یا بیرونی مغز را مشخص کنند و به پزشکان در تشخیص دقیق علت خونریزی مغزی کمک نمایند. در مواردی که مشکوک به وجود ناهنجاریهای عروقی (مانند آنوریسم یا ناهنجاری شریانی-وریدی) هستیم، آزمایش های تخصصی تری مانند آنژیوگرافی مغزی نیز تجویز میشود. تشخیص به موقع و دقیق از طریق این تستها، گامی مهم در جهت شروع درمان موثر و کاهش عوارض جبران ناپذیر مغزی به شمار میرود.
درمان خونریزی مغزی
درمان خونریزی مغزی به عواملی مانند محل، شدت و علت بروز آن بستگی دارد و شامل ترکیبی از اقدامات پزشکی فوری، دارودرمانی و در برخی موارد جراحی میشود. در مراحل اولیه، تثبیت وضعیت حیاتی بیمار از جمله کنترل فشار خون و تضمین تنفس مناسب از اهمیت بالایی برخوردار است؛ در برخی موارد، استفاده از دستگاههای تنفس مصنوعی برای تأمین اکسیژن کافی ضروری میباشد. همچنین، نظارت مداوم بر ضربان قلب، سطح اکسیژن خون و فشار داخل جمجمه برای جلوگیری از عوارض بیشتر توصیه میشود.
دارو درمانی ممکن است شامل تجویز داروهای کاهنده فشار خون، داروهای ضد تشنج برای کنترل یا پیشگیری از تشنج، و در صورت نیاز، داروهای کاهنده ورم مغزی مانند مانیتول باشد. در بیمارانی که از داروهای ضدانعقاد خون استفاده میکنند، معکوس کردن اثر این داروها با استفاده از پادزهرهای مناسب ضروری است.
در مواردی که هماتوم (توده خونی) بزرگ باشد یا فشار داخل جمجمه افزایش یابد، انجام جراحی برای تخلیه خون و کاهش فشار ممکن است مورد نیاز باشد. تصمیم گیری درباره جراحی به عوامل متعددی از جمله وضعیت بیمار و محل خونریزی بستگی دارد.
پس از تثبیت وضعیت حاد، برنامههای توانبخشی شامل فیزیوتراپی، کاردرمانی و گفتاردرمانی برای بهبود عملکردهای از دست رفته توصیه میشود. همچنین، اصلاح عوامل خطر مانند کنترل دقیق فشار خون، پرهیز از مصرف الکل و سیگار، و حفظ وزن مناسب در پیشگیری از خونریزیهای بعدی نقش مهمی دارد.

